- Главная
- О коже
- Мама и малыш
- Атопический дерматит у детей
Атопический дерматит у детей
Красные пятна, сухая кожа, зуд - так может впервые проявиться атопический дерматит у ребёнка. Это не простое кожное раздражение, а хроническое заболевание, способное повлиять на качество жизни всей семьи.
Что такое атопический дерматит
Атопический дерматит (АтД) - это хроническое воспалительное заболевание кожи, которое характеризуется периодическими обострениями и ремиссиями [1] . Во взрослом возрасте им болеют от 2 до 8% людей, в детском — до 20% [1].
Ключевые особенности АтД[1, 2]:
- Течение с периодическими обострениями. Заболевание протекает с рецидивами и ремиссиями.
- Интенсивный зуд. Основной и постоянный симптом, часто предшествует появлению высыпаний.
- Характерные изменения кожи. Воспаления появляются в характерных для АтД местах (на сгибах рук и ног, на лице, шее, в паховой области) и проявляются покраснением, сухостью, шелушением, мокнутием, корками, утолщением кожи. Затем дополняются интенсивными расчёсами.
- Атопический марш. АтД может быть первым проявлением ряда аллергических болезней. Вслед за ним последовательно могут возникнуть аллергический ринит, бронхиальная астма.
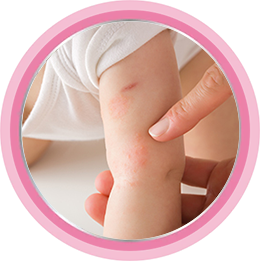
Причины появления атопического дерматита у детей
Появление болезни может быть спровоцировано взаимодействием многих факторов[1–3]:
- Генетическая предрасположенность. Генетические изменения, особенно гена филаггрина, ответственного за формирование клеток кожи, делают её более уязвимой.
«Установлено, что атопический дерматит развивается у 81% детей, если больны оба родителя; у 59% - если болен только один из родителей, а другой имеет аллергическую патологию дыхательных путей; и у 56% - если болен только один из родителей»[3].
Лейла Сеймуровна Намазова-Баранова, президент Союза педиатров России, главный внештатный детский специалист по профилактической медицине Минздрава РФ, академик РАН.
- Ослабление защитных свойств кожи. Из-за генетических особенностей в коже снижается уровень природных увлажняющих веществ и нарушается структура липидного слоя. Это делает кожу сухой, чувствительной к воздействию аллергенов (пыль, пыльца, шерсть животных), микробов и агрессивных веществ (мыло, бытовая химия, синтетическая одежда).
- Нарушение врождённого иммунитета. Повышение уровня IgE (иммуноглобулина Е) в ответ на аллергены у многих (но не у всех) детей с АтД может вызывать не только кожные аллергические реакции, но и пищевые, ингаляторные[3].
- Окружающая среда. Триггеры запускают или усугубляют обострение у предрасположенного ребёнка с нарушенным барьером[1, 3, 4]:
○ Аллергены. Пищевые (особенно у малышей первых лет жизни: молоко, куриные яйца, пшеничные продукты, орехи, рыба); аэрозольные (домашние клещи, пыльца растений, эпидермис животных); контактные (металлы, отдушки, консерванты в косметике).
○ Раздражители. Мыло, гели для душа, шампуни, бытовая химия, жёсткая вода, хлор в бассейне, синтетическая или шерстяная одежда, пот.
○ Микробные агенты. Золотистый стафилококк часто колонизирует кожу при АтД и выделяет токсины, усиливающие воспаление и зуд. Вирусы и грибки также могут вызывать вторичные инфекции, усугубляющие течение основной болезни.
○ Климатические факторы. Сухой холодный воздух зимой, жара и повышенное потоотделение летом, низкая влажность воздуха.
○ Психосоциальные факторы. Стресс, эмоциональные перегрузки.
Симптомы и стадии атопического дерматита у детей
Симптоматика болезни[1, 5]:
- Интенсивный, мучительный зуд.
- Покраснение воспалённых мест.
- Сухая кожа (ксероз).
- Корки, высыпания, шелушения, трещины.
- Расчёсы (экскориации).
Стадии развития атопического дерматита[1, 5]
| Возраст ребёнка | Проявление на коже | Локализация |
|---|---|---|
| Младенчество (0–2 года) | Симметрично расположенные, покрасневшие, папуло-везикулёзные высыпания, выделение жидкости, образование корок | Щёки, лоб, волосистая область черепа, руки и ноги, кожные складки |
| Детство (2–12 лет) | На коже отмечаются воспалительные милиарные (просовидные) и/или лентикулярные (чечевицеобразные) папулы, папуло-везикулы, а также участки кожи с покраснениями, чешуйками и бляшками | Кожа рук и ног, включая запястья, предплечья, сгибы локтей и коленей, голеностопные области и стопы, с возможным распространением на туловище и лицо |
| Подростковый возраст (старше 12 лет) | Доминируют проявления хронического воспалительного процесса: заметная сухость кожи, шелушение, уплотнение тканей и многочисленные расчёсы | Сгибательные поверхности рук и ног (локтевые и коленные сгибы, сгибы голеностопных и запястных суставов), задняя часть шеи, области за ушами |
АтД протекает волнообразно: стадия обострения при правильном уходе может сменяться стадией ремиссии, когда проявления болезни практически или полностью исчезают[1].
Усугубляющие заболевания и состояния
Ряд сопутствующих заболеваний может ухудшать течение АтД или провоцировать его обострения. Среди них[1]:
- Инфекции бактериального, вирусного или грибкового генеза.
- Аллергические заболевания.
- Психосоматические расстройства и стресс.
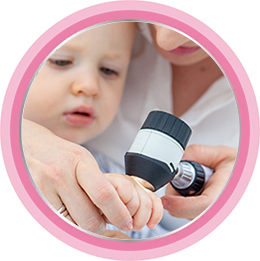
Методы диагностики атопического дерматита
Диагноз ставится врачом (педиатром, дерматологом, аллергологом) преимущественно на основании симптомов и анамнеза (истории болезни). Специфических лабораторных тестов для подтверждения АтД не существует.
Диагностика включает[1, 2, 5]:
- Тщательный сбор анамнеза:
○ Наличие атопии у ребёнка и близких родственников.
○ Характерные жалобы (зуд, сухость кожи).
○ Начало заболевания и его течение (возраст дебюта, длительность, периодичность обострений, факторы, провоцирующие ухудшение).
○ Эффективность ранее проводимого лечения.
○ Связь с питанием, контактами, временем года. - Визуальный осмотр кожи. Врач оценивает характер и локализацию высыпаний, наличие сухости, расчёсов, признаков вторичной инфекции.
- Оценка диагностических критериев. Используются общепризнанные методики, например, критерии Ханифина и Райки, индекс SCORAD.
- Дифференциальная диагностика для исключения иных патологий.
- Дополнительные исследования (назначаются не всегда, по показаниям):
○ Общий анализ крови. Может показать эозинофилию (повышение эозинофилов).
○ Уровень общего IgE в крови. Часто повышен, но нормальный уровень не исключает АтД.
○ Обследования для выявления аллергических реакций:
○ Кожные пробы (прик-тесты, скарификационные) - для выявления IgE-опосредованной аллергии. Проводятся вне обострения, обычно после 3–5 лет.
○ Анализ крови на IgE-антитела (ImmunoCAP ISAC и др.) - менее чувствительны, чем кожные пробы, но безопасны при тяжёлом поражении кожи или невозможности отмены антигистаминных препаратов. Интерпретация сложна, требует сопоставления с клинической картиной.
○ Аппликационные (патч) тесты. Для определения контактной аллергии(на металлы, отдушки, консерванты в косметике и лекарствах).
○ Исследование микробиома (соскоб, мазок). Проводится при
подозрении на присоединение вторичной бактериальной или
грибковой инфекции.
Лечение атопического дерматита у детей
Терапия заключается в восстановлении и поддержании кожного барьера, устранении провокаторов патологических кожных реакций, постоянном контроле за воспалением и идёт по четырём основным направлениям: базовый уход с использованием эмолентов и других средств, назначенных врачом, местная противовоспалительная терапия, системная терапия и физиотерапия[1, 2, 5].
Для профилактики и устранения сухости кожи, а также для ежедневного ухода за участками, подверженными внешним воздействиям (лицо, руки), может применяться Крем Бепантен®. Его действующее вещество - декспантенол, который, попадая в клетки кожи, преобразуется в пантотеновую кислоту, участвующую в заживлении и регенерации. Благодаря этому улучшаются обменные процессы кожи, усиливаются её защитные функции, уменьшается ощущение стянутости и дискомфорта[6].
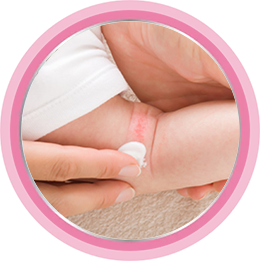
Профилактика атопического дерматита у детей
Профилактика АтД проводится на нескольких уровнях.
Главная цель первичной профилактики - не допустить развития заболевания у предрасположенных лиц[1]. Вторичная профилактика заключается в подборе косметических средств для ухода и исключении провоцирующих триггеров[1]. Третичная профилактика направлена на снижение рисков осложнений и обострений[1].
К основным мерам профилактики относятся[2]:
- Регулярный уход с применением эмолентов - смягчающих и увлажняющих веществ, которые содержатся в специальной косметике для атопической кожи.
- Использование гипоаллергенной бытовой химии, например, стиральных порошков и гелей с нейтральным составом.
- Гардероб из натуральных мягких тканей.
- Проветривание помещений, регулярное мытьё полов.
- Поддержание рекомендованного уровня влажности воздуха в помещении (40–60%).
- Исключение пищевых аллергенов (при аллергии).
- Контроль стресса.
Вся предоставленная информация носит справочный характер и не заменяет профессиональной консультации специалиста. При наличии жалоб для диагностики и назначения лечения обращайтесь к врачу.
Список источников
- Клинические рекомендации «Атопический дерматит». 2024.
- Намазова Л. С. и соавт. Атопический дерматит // ПФ. 2006. № 1.
- Атопический дерматит. Справочник MSD.
- Кошкин С. В. и соавт. Атопический дерматит. Библиотека врача-специалиста. М. : ГЭОТАР-Медиа. 2020.
- Кудрявцева А. В. Атопический дерматит у детей и подростков // МС. 2010. № 5–6.
- Листок-вкладыш для препарата Бепантен® Крем.
CH-20251023-60



